Sport
Sommaire
Introduction
Les 4 critères d’une activité physique
Les bienfaits
Changements physiologiques
Contre-indications
Les sports à éviter
Le cas des patientes sportives à haut niveau
Programmes sportifs
Sport et post-partum
Introduction
Maintenir une activité physique durant la grossesse est possible et même fortement recommandé. A l’échelle internationale, il est recommandé de pratiquer une activité physique, régulière et modérée, durant la grossesse : Les recommandations qui font consensus sont celles du Collège Américain de Gynécologie Obstétrique actualisées en 2002 et de la Société Canadienne de Gynécologie Obstétrique.
Les 6 recommandations s’énoncent comme suit avec des niveaux de preuve II (essais comparatifs, non randomisés, bien conçus et études de cohortes) :
1. Il faut inciter les femmes ne présentant pas de contre-indication à avoir une activité physique modérée, régulière, incluse dans leur mode de vie : Activité en aérobie et exercices de renforcements musculaires.
2. L’objectif est de conserver une bonne forme physique et non la recherche de performance ou de compétition.
3. Les activités choisies sont celles où le risque de perte d’équilibre ou de traumatisme est moindre.
4. Il faut informer les femmes que l’exercice ne fait pas augmenter le risque de fausse couche, ou le risque néonatal. Au contraire il permet une réduction des risques de complications liées à la grossesse.
Il n’y a pas d’association entre poursuite d’une activité physique modérée et avortement spontané ou difficulté d’implantation.
Au contraire certaines études démontrent que le risque d’accouchement prématuré diminuerait de 20 à 25% avec une activité physique douce.
5. Les exercices du plancher pelvien commencés peu de temps après l’accouchement pourraient réduire le risque de future incontinence urinaire.
6. Il faut informer les femmes que l’exercice physique modéré pendant l’allaitement n’affecte ni la quantité, ni la composition du lait, ni la croissance de l’enfant.
L’activité physique des femmes enceintes diminue, en durée et en intensité, au cours de la grossesse et dans le post-partum immédiat : seulement 15 % des femmes enceintes atteignent les niveaux d’activité physique recommandés.
Les 4 critères d’une activité physique
L’activité physique se caractérise selon 4 critères : Intensité, durée, fréquence, et type d’activité physique.
Quelle intensité ?
L’activité physique peut être mesurée par l’échelle de Borg (idéalement située entre 12 et 14 chez la femme enceinte), mais peut faite en pratique.
Le « test de parole » est plus applicable en routine : Une activité physique est considérée comme acceptable tant que la femme enceinte parvient à maintenir une conversation pendant l’exercice physique. Quand la femme peut parler normalement sans essoufflement pendant l’activité physique, cela signifie que son activité se situe dans une zone d’intensité modérée.
Quelle durée et quelle fréquence ?
En l’absence de contre-indication médicale, il est recommandé de pratiquer au moins 30 min/jour d’activité physique modérée soit environ 150 à 180 minutes d’activité par semaine, répartie sur un minimum de 3 jours par semaine.
Pour les patientes peu ou pas actives avant leur grossesse, il est préférable de commencer par 15 min/jour, au moins 3 jours par semaine, afin d’atteindre 30 min/jour avant la fin du 1er trimestre de grossesse.
Quel type de sports sont recommandés ?
Pendant la grossesse, a lieu de manière physiologique, une perte en masse musculaire. On privilégiera donc une activité physique régulière, modérée, sans objectif de performance pour conserver cette masse musculaire.
Les sessions d’activité sportive doivent être précédées d’une période d’échauffement et suivies d’une période de récupération de 10 à 15 minutes chacune, avec des exercices d’assouplissement doux. Du fait de l’hyperlaxité ligamentaire durant la grossesse, les étirements ne doivent pas sur-solliciter les ligaments et les muscles.
Les activités physiques conseillées sont :
- La marche (30 min au moins par jour).
- La natation (en particulier le dos crawlé et la brasse) et l’aquagym adapté, car ils mettent en décharge les articulations.
- Le vélo d’appartement ou l’elliptique.
- La gymnastique douce et le fitness à faible impact.
- Le yoga et le pilates adaptés (très utile pour la relaxation, la souplesse, la maîtrise de soi et la gestion de la respiration), il peut être proposé par certaines sages-femmes dans le cadre de la préparation à l’accouchement. Attention car tous les professionnels ne sont pas formés.
Le Yoga Vinyasa ou Asthanga ou Bikram ne sont pas adaptés aux femmes enceintes.
Si la patiente aime courir, la course à pied n’est pas strictement interdite, mais elle doit être raisonnable en durée et ne pas occasionner d’essoufflement. Et la course doit se faire sur un terrain souple, régulier.
Elle est à risque pour le périnée et est donc déconseillée à partir du 2e trimestre.
La musculation n’est pas interdite mais doit se faire au poids du corps, c’est un renforcement musculaire sans charges.
Dans l’idéal, l’activité physique doit être diversifiée afin de travailler l’ensemble des principaux groupes musculaires. Il est recommandé par exemple de mixer entre des exercices en endurance, des exercices d’assouplissement, ainsi que des exercices de type renforcement musculaire, centrés en particulier sur les muscles du plancher pelvien.
Les bienfaits
Les bénéfices d’une activité physique, pendant et après la grossesse, ont été démontrés à plusieurs reprises, sur la santé maternelle, fœtale et néonatale. Ces bénéfices persistent jusqu’à 6 mois dans le post-partum, voire plus si l’activité est poursuivie.
Elle améliore la forme physique, la qualité du sommeil, l’image de soi, et favorise le bien-être maternel. Elle permet ainsi une réduction du risque de dépression et d’anxiété périnatale (Cela grâce à la fonction anxiolytique des endorphines libérées après 30 minutes d’activité sportive).
Elle favorise le retour veineux des membres inférieurs.
Elle diminue les lombo-dorsalgies et la prise de poids excessive. Elle entretien le tonus musculaire, elle promeut une bonne posture et permet de supporter la charge en lien avec la prise de poids.
Elle stimule les muscles actifs et permet donc de renforcer le contrôle de la vessie et de prévenir toute incontinence urinaire. Et elle limite le diastasis des grands droits.
Elle stimule le transit digestif.
Elle est associée à une réduction des complications obstétricales : Diminution du risque de pré-éclampsie et d’hypertension artérielle gravidique.
Elle réduit le risque de survenue d’un diabète gestationnel (si pratiquée avant ou en début de la grossesse) et de macrosomie (poids de naissance ≥ 4 kg).
Sans augmentation du risque d’événements défavorables : Accouchement prématuré, faible poids à la naissance, fausse couche et mortalité périnatale, et ce même lorsque cette activité est pratiquée très tôt dans la grossesse.
Elle doit donc être encouragée après une évaluation médicale et obstétricale et en l’absence de contre-indications objectives.
Il existe une relation dose-réponse avec l’activité physique : C’est-à-dire que tout(e) fréquence, intensité, durée ou volume d’activité supérieure aux recommandations dans la limite du raisonnable, n’est pas délétère et est même associée à des bénéfices supérieurs sur la santé.
La limite supérieure d’activité physique n’est pas établie. Mais les plus fortes intensités prescrites ne dépassent pas 7 METs (soit l’équivalent d’un jogging) dans la littérature.
Les facteurs de risque d’une faible pratique pendant la grossesse sont :
- Une inactivité physique avant la grossesse (niveau d’activité physique inférieur aux recommandations de l’OMS).
- Un âge inférieur à 35 ans.
- Un surpoids (IMC ≥ 25).
- Un parcours en PMA avec un protocole établi pour infertilité.
- Un faible niveau socioculturel.
Changements physiologiques
La poursuite de l’activité physique est gênée par les modifications anatomiques, physiologiques et biomécaniques, qui s’opèrent dès la 5e semaine de grossesse au niveau :
Les pressions artérielles, PAS et PAD, restent inchangées ou diminuent.
À l’effort la FC maximale est le plus souvent diminuée, ce qui limite l’utilisation des formules classiques de fréquence cardiaque maximale théorique, il faut se référer au tableau ci-dessous.
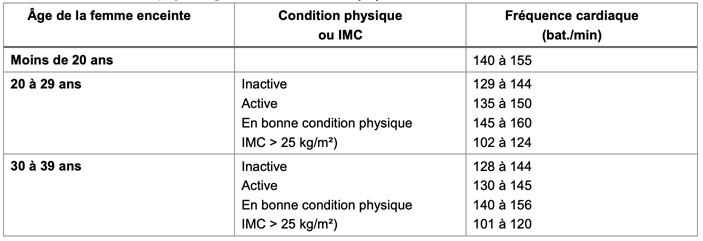
Fréquences cardiaques pour les femmes enceintes à faible risque d’après la Société canadienne de physiologie de l’exercice, 2015
A noter que chez la femme enceinte, le débit cardiaque peut être affecté par la position déclive. À partir du 6e mois, la position de décubitus dorsal peut limiter le retour veineux avec réduction du volume d’éjection systolique et chute de la pression artérielle du fait de la compression de la veine cave par l’utérus, c’est ce que l’on appelle le syndrome cave.
Pulmonaire : La fréquence respiratoire augmente légèrement au repos, car le fœtus a besoin d’un approvisionnement constant en O2 et substrats.
Du tronc : Une translation du centre de gravité s’opère vers l’avant, ainsi qu’une hyperlordose lombaire avec mise en tension des muscles paravertébraux, consécutifs à l’augmentation du volume utérin. De même, le diastasis physiologique des grands droits permet à l’utérus de se développer. Ces modifications vont entrainer une perturbation de l’équilibre et une instabilité du tronc, qui peuvent aboutir à des chutes ou des traumatismes.
Des ligaments : Il se produit une hyperlaxité ligamentaire du fait de l’imprégnation hormonale durant la grossesse, et du rôle de la relaxine. Cela augmente les risques de blessures musculo-squelettiques.
Contre-indications
Les risques liés à la pratique d’une activité sportive adaptée pendant la grossesse sont très faibles. Néanmoins, il existe certaines contre-indications absolues et relatives à connaitre.
Les signes d’alerte justifiant un arrêt de l’activité sportive et une consultation médicale sont :
- L’essoufflement persistant excessif à l’effort, non soulagé par le repos.
- Une douleur ou sensation d’oppression thoracique (urgence médicale).
- Contractions utérines régulières et douloureuses, non soulagées au repos.
- Pertes : Saignement vaginal, fuite de liquide amniotique (indiquant une rupture des membranes).
- Vertiges, malaise ou céphalées.
- Faiblesse musculaire affectant l’équilibre.
- Douleur ou gonflement du mollet.
Les sports à éviter
Les études ont montré qu’une hyperthermie > 39,2°C chez l’animal pouvait être tératogène pendant le 1er trimestre de grossesse mais aucune étude n’a pu le démontrer chez la femme enceinte jusqu’à aujourd’hui.
Par mesure de précaution on préconisera donc d’éviter le sport dans un environnement chaud et humide pour limiter toute hyperthermie et le stress lié à la chaleur, de même que tout exercice physique prolongé en atmosphère froide.
Il est recommandé de ne pas dépasser 60-90 minutes par session sportive, notamment pour éviter une hyperthermie.
Il faut veiller à ce que la patiente s’hydrate régulièrement et porte des vêtements de sport adaptés.
Les exercices prolongés nécessitant une manœuvre de Valsalva (blocage de la respiration lors de l’exercice) doivent aussi être évités.
Le maître mot pour toute activité physique chez la femme enceinte est : Pas d’essoufflement. Car l’organisme n’a aucune réserve d’oxygène, donc si la patiente est essoufflée, son fœtus risque aussi une hypoxémie.
L’échelle de Borg et le test de conversation (ou test à la parole ou talk test) sont très utiles et à conseiller vivement aux patientes pour jauger au mieux leur limite d’effort physique.
Les exercices en décubitus dorsal doivent être évités autant que possible à partir de 24 SA, car cela peut comprimer la veine cave. On préférera réaliser des exercices en position de décubitus latéral ou debout.
La station debout immobile prolongée est aussi à éviter.
On évitera le travail ciblé sur les abdominaux superficiels. Car lorsque l’on est enceinte, les grands droits (muscles superficiels de la sangle abdominale), s’écartent pour laisser place à l’utérus qui croit vers l’avant, c’est ce qu’on appelle le diastasis des grands droits.
Or, le fait de les solliciter peut aboutir au fait qu’ils se contractent anarchiquement ou asymétriquement. En post-partum, ils risquent de mal se repositionner sur la ligne blanche. Enfin, les exercices abdominaux sont, pour la plupart, à risque pour le périnée.
Certaines activités sportives sont proscrites :
- Les sports de combat et d’impact : Arts martiaux, boxe, sports collectifs (basket, hand-ball, …). Car ils sollicitent les grands droits, exercent une pression constante sur le plancher pelvien et sont à risque de traumatismes évitables.
- Les sports de raquettes (tennis, squash, badminton), le jogging et l’aérobic mettent en tension le périnée.
- La plongée sub-aquatique (elle expose au risque d’accident de décompression et le poumon fœtal ne peut réabsorber les bulles gazeuses qui se forment à la remontée, elle peut entrainer aussi un décollement placentaire, un retard de croissance fœtale ou prématurité, voire une fausse couche spontanée).
- L’activité physique > 1600 m d’altitude (jusqu’à 1800m si l’activité est modérée et la patiente acclimatée à ces hauteurs). Si une activité physique est pratiquée au-delà de ces altitudes, il existe un risque d’hypoperfusion fœtale.
- Celles à haut risque de chute : Equitation, Ski alpin, Roller, Hockey, Ski nautique, Escalade, Patinage, Planche à voile, etc.
- Les sports avec port de charges lourdes (Crossfit, Musculation, …).
L’apnée, quant à elle est sans risque dans la zone des 3 à 5 mètres, quand elle ne génère pas d’hypoxie. Au-delà, le temps d’immersion est trop important et entraine, de facto, une hyper-ventilation.
Enfin, il faut également être vigilant au niveau de pollution de l’air extérieur. En cas de dépassement du seuil d’alerte, les activités physiques doivent être limitées, en particulier aux abords des grands axes et aux heures de pointe.
Le cas des patientes sportives à haut niveau
Il existe peu de données dans la littérature concernant la sécurité ou les bénéfices supplémentaires pour la femme enceinte et son fœtus, d’une pratique régulière d’intensité plus élevée.
Les règles de bases énoncées ci-dessus sont valables mais il est recommandé aux athlètes de haut niveau de consulter un médecin du sport si elles souhaitent conserver une pratique sportive. On contre-indiquera le fait de stopper l’entraînement de manière brutale, car cela va avoir impact chez la sportive qui a habitué son corps à un certain mode de vie.
Théoriquement, les compétitions sportives sont contre indiquées après 12 SA.
Du fait des modifications anatomiques et physiologiques, cela va impacter forcément leur entrainement, leur travail en endurance et la sollicitation des forces maximales. La grossesse n’est pas le moment idéal pour progresser physiquement et la patiente perdra inéluctablement son niveau « d’avant ».
Pour les sportives désireuses de grossesse, il est recommandé de limiter l’intensité des séances d’entraînement à fort impact pendant la semaine post-ovulation et de s’abstenir de séances de musculation lourde au cours du 1er trimestre de la grossesse.
Enfin, le « niveau physique » et la discipline sportive de la patiente sont à prendre en compte pour l’accouchement et le post-partum. Par exemple, la résistance périnéale peut être importante chez une patiente très sportive, et occasionner des descentes dans le détroit moyen plus longues lors de l’accouchement.
Avec une augmentation de la puissance et de la durée des efforts expulsifs et un risque accru de prolapsus à moyen/long terme, notamment des urétérocèles ou des cystocèles.
Les phénomènes de fuite urinaire sont plus fréquents chez les sportives. C’est pour cela qu’un programme spécifique de préparation à l’accouchement peut être mis en place afin d’éviter ces désagréments. Cela va avoir pour but d’améliorer l’élasticité périnéale et la mobilité sacro-iliaque et de mieux maîtriser la contraction volontaire afin de faciliter au mieux l’accouchement.
En revanche, la phase d’expulsion est plus courte chez les sportives.
La grossesse peut être aussi « dopante ». Cela s’explique en début de grossesse, par une augmentation naturelle d’hématies, riches en O2, qui alimentent les fibres musculaires. L’amélioration du débit cardiaque et de la respiration permettent d’améliorer la performance, surtout dans les sports d’endurance.
Programmes sportifs
Bien souvent les patientes non sportives ne savent pas quelle activité physique entreprendre.
Le questionnaire X-AAP est un questionnaire d’aptitude à l’activité physique de la femme enceinte, développé par la Société canadienne de physiologie de l’exercice.
C’est un questionnaire utile pour donner quelques pistes pour la consultation en médecine générale.
Il permet de mettre en avant si l’activité physique que souhaite réaliser la patiente, est adaptée ou non à son conditionnement physique et à son état de santé.
Le programme d’activité physique de la femme enceinte doit être régulier, réparti sur la semaine, individualisé et flexible.
Au besoin, et selon ses moyens, la patiente peut faire appel à un coach sportif qui lui préparera un programme sportif adapté aux changements physiologiques lié à la grossesse.
Il doit respecter les conseils de sécurité liés à la grossesse, les signes d’inconfort et les capacités de la femme.
Toute activité physique doit être stoppée devant un signe d’alerte (cf Les signes d’alerte listés plus tôt dans la page).
Exemples d’exercices de renforcement musculaire et d’étirements qui conviennent aux femmes enceintes, par Kino-Quebec « Active pour la vie ».
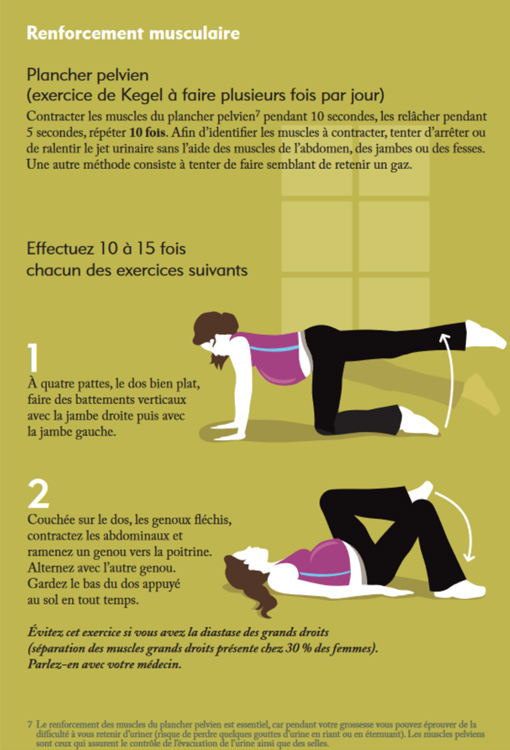

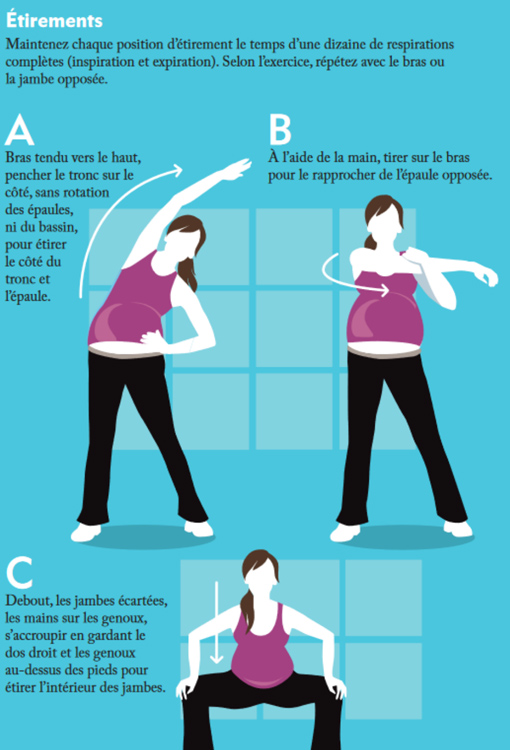
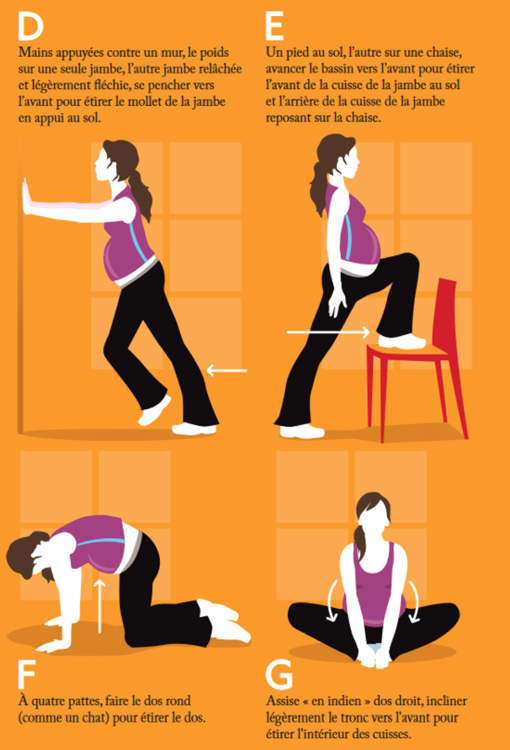
Sport et post-partum
La reprise d’une activité sportive dans le post-partum doit se faire de manière progressive du fait d’une hypotonie musculaire et d’une hyperlaxité ligamentaire qui sont à risque au niveau périnéo-abdominal et rachidien. C’est souvent à l’occasion de la visite post-natale que la mère nous questionne concernant la reprise de l’activité physique.
Comme lors de la grossesse, l’activité physique présente des bénéfices pour le post-partum :
- Elle permet un retour de la tonicité musculaire, en particulier de la sangle abdominale, plus aisé. La femme retrouve souplesse, force et endurance.
- Elle diminue le syndrome dépressif entourant le post-partum.
- Elle favorise le retour au poids initial de début de grossesse, sans interférer avec l’allaitement maternel.
Quand envisager la reprise d’une activité physique ?
La possibilité de reprise d’une activité doit être étudiée au cas par cas en fonction de la consultation du post-partum, après interrogatoire et examen clinique soigneux du périnée et de la paroi abdominale.
Néanmoins, la littérature ne contre-indique pas la reprise d’une activité physique douce, avant la consultation du post-partum et sans amont médical (si la pratique sportive ne présente pas d’impacts au sol et en l’absence de complications post-natales).
Quelles pratiques sportives recommander ?
Les sports recommandés lors de la grossesse (à faible impact périnéaux) restent valables et sont largement recommandés : Yoga ou pilate doux, natation, marche à pied, vélo sur route plate ou elliptique.
On conseillera au départ des séances courtes, d’une trentaine de minutes environ, pour que la mère ne s’épuise pas.
Enfin, la patiente pourra reprendre des exercices physiques d’intensité plus soutenue vers 6 mois de post-partum.
La patiente peut là aussi utiliser le test de la parole.
A 18 semaines du post-partum, si la femme pratiquait un sport à haut niveau avant la grossesse, elle est autorisée à reprendre une pratique identique et de même niveau.
Quand la contre-indiquer ?
On contre-indiquera les sports :
- Générateurs de pression abdominale (proscrire les exercices abdominaux immédiatement après l’accouchement).
- Ainsi que les sports avec port de charges lourdes (Crossfit).
- Ou avec des impacts répétés au sol (course à pied, tennis, exercices avec sauts, équitation) qui sont très délétères pour le périnée et des facteurs de risque de prolapsus.
Les facteurs contre-indiquant de façon relative la reprise précoce d’une activité sportive après un accouchement sont peu nombreux mais logiques :
- S’il existe une suture effectuée lors de l’accouchement : Une césarienne ou une épisiotomie peuvent mettre en tension les berges cicatricielles lors de la reprise et être douloureux.
Il faut donc attendre que la cicatrisation des plaies soit complète. - La survenue d’une incontinence urinaire (d’effort la plupart du temps) ou anale.
Quand réaliser la rééducation périnéale ?
Des recommandations françaises ont été établies sur l’intérêt de la rééducation périnéale.
Elle n’est recommandée qu’en cas d’incontinence urinaire ou anale persistante à 3 mois du post-partum.
Il est inutile, chez une femme asymptomatique de prescrire des séances de rééducation après un accouchement.
La reprise du sport de manière générale n’est pas conditionnée par la réalisation d’une rééducation périnéale ou non mais bien de la clinique de la patiente. Sauf, pour la reprise d’une activité sportive avec des impacts au sol répétés, facteur de risque d’incontinence à l’effort, qui ne doit pas être engagée avant la rééducation périnéale, afin de renforcer le plancher pelvien.
Quid du sport pendant l’allaitement ?
Un « exercice physique modéré pendant la lactation n’affecte pas la quantité ou la composition du lait, ni la croissance de l’enfant » affirment les instances internationales de la SOGC (Société des Obstétriciens et Gynécologues du Canada) et de la SCPE (Société Canadienne de Physiologie de l’Exercice).
A noter que les tétées doivent de préférence être réalisées avant l’activité sportive, afin d’éviter une trop forte concentration en acide lactique dans le lait, de satisfaire les besoins du nouveau-né et d’éviter un inconfort au niveau des seins.
Mis à jour le 3 mars 2022.
SOURCES :
Filhol G, Bernard P, Quantin X, Espian-Marcais C, Ninot G. Activité physique durant la grossesse : point sur les recommandations internationales. Gynécologie Obstétrique Fertil. 2014 ;42(12):856–860.
Clapp J.F. Exercise during pregnancy : a clinical update Clin Sports Med 2000 ; 19 (2) : 273-286
Maître C. Sport et grossesse : une nécessaire prescription. Sci Sports. avr 2013;28(2):1038.
Le grand Livre de la grossesse édité par les Editions Eyrolles écrit par le Collège national des gynécologues et obstétriciens français sous la direction du Professeur Jacques Lansac, édition 2012/2013.
Fernandez C. Risques et benefices de l’activite physique pendant la grossesse. Mémoire pour l’obtention du diplôme d’état de Sage-femme. 2016 ; 104.
Racha D. Contribution à l’étude des effets d’un programme d’activités physiques adaptées durant la grossesse chez la femme. Thèse. 2014. 308 pages.
Di Biase N, Balducci S, Lencioni C, Bertolotto A, Tumminia A, Dodesini AR, et al. Review of general suggestions on physical activity to prevent and treat gestational and pre-existing diabetes during pregnancy and in postpartum. Nutrition, metabolism, and cardiovascular diseases : NMCD 2019;29(2):115- 26.
Haute Autorité de santé. Prescription d’activité physique et sportive Pendant la grossesse et en post-partum. Juillet 2019. PDF disponible sur : https://www.has-sante.fr/upload/docs/application/pdf/2019-07/app_329_ref_aps_grossesse_vf.pdf
Society of Obstetricians and Gynaecologists of Canada, Canadian Society for Exercise Physiology, Mottola MF, Davenport MH, Ruchat SM, Davies GA, et al. 2019 Canadian guideline for physical activity throughout pregnancy. Br J Sports Med 2018;52(21):1339-46.
Meher S, Duley L. Exercise or other physical activity for preventing pre-eclampsia and its complications. The Cochrane Database of Systematic Reviews 2006;Issue 2(CD005942).
Melzer K, Schutz Y, Boulvain M, Kayser B. Physical activity and pregnancy: cardiovascular adaptations, recommendations and pregnancy outcomes. Sports Med 2010;40(6):493-507.
Gregg VH, Ferguson JE, 2nd. Exercise in Pregnancy. Clinics in Sports Medicine 2017;36(4):741- 52.
Société canadienne de physiologie de l’exercice. X-AAP pour les femmes enceintes. Évaluation médicale de l’aptitude à l’activité physique. Ottawa: SCPE; 2015. http://www.csep.ca/CMFiles/publications/parq/xaapenceintes.pdf
Raul Artal-Mittelmark. Modifications physiques au cours de la grossesse – Problèmes de santé de la femme [Internet]. Manuels MSD pour le grand public. Aout 2019. Disponible sur: https://www.msdmanuals.com/fr/accueil/probl%C3%A8mes-de-sant%C3%A9-de-la-femme/grossesse-normale/modifications-physiques-au-cours-de-la-grossesse
Verdière S, Guinhouya BC, Salerno D, Deruelle P. L’activité physique devrait-elle être contre-indiquée pendant la grossesse au regard des risques qui lui sont potentiellement associés ? Gynécologie Obstétrique Fertilité & Sénologie. 2017;45(2):10411.
