Irradiation et ondes
Sommaire
Rayonnements ionisants
Radiofréquences
Sur Terre, nous sommes tous soumis à une « irradiation naturelle et artificielle externe » de l’ordre de 1 à 2 mGy/an. Or, cette irradiation naturelle est plus importante que l’irradiation dite « médicale », calculée à une moyenne standard de 0,50 mGy/an (soit 2 fois inférieure à l’irradiation naturelle). Pour une population de femmes enceintes soumises uniquement à l’exposition naturelle, l’incidence spontanée de malformations fœtales (squelette, œil, cerveau) est de l’ordre de 3 %, de même que le retard mental (Ql < 70).
Rayonnements ionisants
Mécanisme d’action des rayonnements ionisants
Les rayonnements ionisants chez un individu, ne semblent être délétères que lorsqu’ils sont très élevés. Ils agissent par 2 biais d’actions :
- Ils peuvent induire une mort cellulaire, qui peut survenir à partir d’un seuil de 100–200 mGy. Cette toxicité est prédominante sur le système neurologique (effet direct des rayons sur les neurones à partir de 100mGy : microcéphalie, retard de développement avec diminution du quotient intellectuel, cataracte) et peut occasionner un RCIU voir une MFIU à de fortes doses.
- Une élévation modérée du risque de mutation cancérigène par lésions de l’ADN.
Avec une augmentation de 40 % du risque de leucémie ou de cancer, sans effet seuil. A savoir que l’incidence cumulée spontanée de cancer et de leucémie chez l’enfant entre 0 et 15 ans, est d’environ 0,2 à 0,3 % lorsqu’ils sont exposés à des rayonnements ionisants inférieurs à l’exposition naturelle et de 0,3 à 0,4 % lorsqu’ils sont soumis à des irradiations pendant la période fœtale.
Types d’irradiations médicales
En tant que médecin, on peut être amené à avoir recours à 3 types d’irradiations médicales :
De l’imagerie de « radiodiagnostic » : Radiographie(s), scopie(s) et scanner principalement.
Des examens à visée diagnostique ou thérapeutique de médecine nucléaire (basée sur l’injection d’un produit radioactif dans l’organisme, doses délivrées d’environ 0,1 mGy) :
- Scintigraphie au technétium 99 (os, poumon), à visée diagnostique.
- Scintigraphie dans le cadre d’explorations thyroïdiennes à l’iode 123, à visée diagnostique.
L’iode 123 est formellement contre-indiqué avec la grossesse. - Scintigraphie à l’iode 131 dans un but thérapeutique (cancer de la thyroïde).
L’iode 131 est formellement contre-indiqué avec la grossesse car il peut être foetotoxique pour la thyroïde.
Enfin, la radiothérapie visant à irradier localement à forte dose une zone tumorale. Elle est strictement contre-indiquée avec la grossesse.
Si par inadvertance, une patiente a été irradiée par radiothérapie alors qu’elle était enceinte, l’IRSN déterminera la dose gonades et le CPDPN sera avisé.
Quand est-il des recommandations chez la femme enceinte ?
(Article R. 1333-61 du code de la santé publique)
Dans la situation où la femme est enceinte, il est important de prévenir ce risque, sans toutefois inquiéter la patiente : les nombreuses analyses épidémiologiques démontrent qu’en dessous d’une dose < 100mGy (ou dose de 0,1 Sievert (Sv)), cela ne justifie pas d’inquiétude.
On évitera d’exposer une femme enceinte aux radiations ionisantes autant que possible. Néanmoins si un examen d’imagerie radiodiagnostic est nécessaire pour sa prise en charge, on ne le contre-indiquera pas mais des mesures de précautions sont à respecter :
On limitera le nombre de clichés ou le temps de scopie.
Si l’utérus est en dehors du champ de rayonnement : L’examen est possible, avec ajout d’un tablier de plomb. Et on peut rassurer la patiente.
Si l’utérus est dans le faisceau de rayonnement :
– On privilégiera autant que possible les examens non irradiants : échographie et IRM.
– S’il est impossible de s’abstenir d’un examen irradiant focalisé au niveau abdomino-pelvien, le CNGOF précise que :
- « Pour un examen « standard » (nombre de clichés ou durée de scopie usuels) : On peut rassurer la patiente. » La dose délivrée est généralement inférieure au seuil de 100 mGy.
- « Pour un examen « inhabituel » (nombre de clichés et/ou durée de scopie très élevés) : Il faut demander l’avis d’un service compétent pour le calcul de la dose-gonades ».
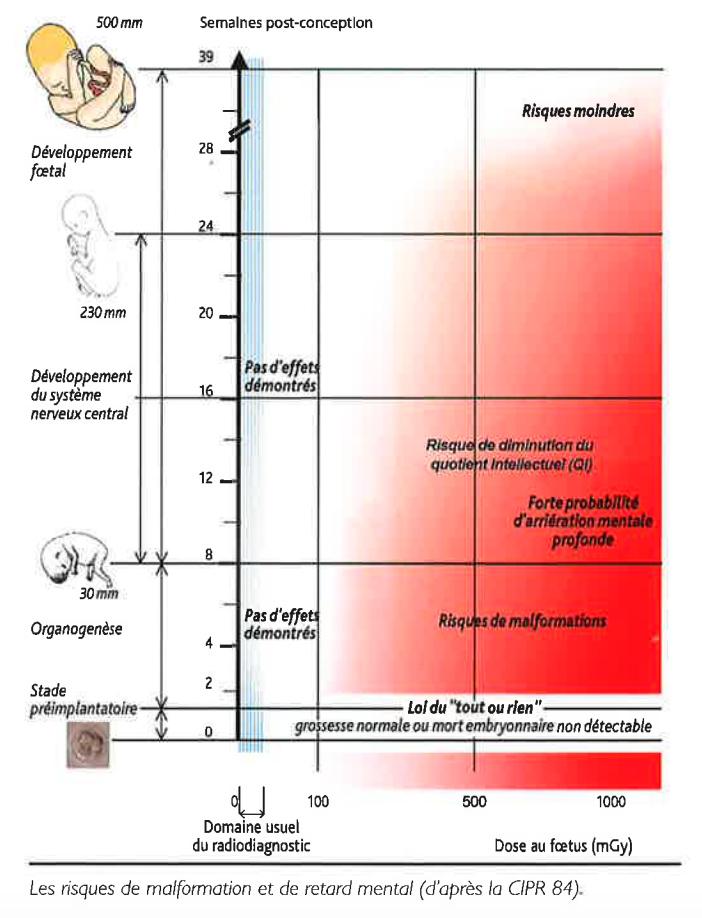
Ces rayonnements ionisants vont avoir une influence différente en fonction du stade de la grossesse :
Il existe un risque d’avortement spontané les 2 premières semaines post-conception, si la dose est > au seuil de 100mGy.
C’est « la loi du tout ou rien » car les cellules sont encore pluripotentes.
Entre 2 et 8 SA, a lieu l’organogénèse : les organes commencent à se former. Il existe donc un risque malformatif à ce stade.
Entre 10 et 27 SA, a lieu le développement cérébral. Il se produit une multiplication et migration neuronale. C’est donc une période critique si la dose est trop élevée car elle peut donner lieu à un retard intellectuel avec une diminution sévère du QI (–30 points).
Durant toute la grossesse et ce pour n’importe quel individu, une exposition aux rayonnements ionisants entraine une augmentation, dose-dépendante, du risque de développer un cancer ou une hémopathie aussi bien dans l’enfance qu’à l’âge adulte.
L’IMG probabiliste chez la femme irradiée doit être proscrite définitivement.
Cela est repris par la Commission internationale de protection radiologique qui considère qu’une dose absorbée < 100 mGy ne doit pas être considérée comme une raison de mettre un terme à la grossesse. Au-dessus de 0,2 Sv, les conséquences peuvent être très graves.
Risques professionnels chez la femme enceinte
Les femmes enceintes qui sont exposées dans le cadre de leur activité professionnelle à des rayonnements ionisants, sont protégées par les articles : R 4451-12, 445l-45 et D 4152-5 à D4152-7 du Code du travail. La somme des doses reçues ne doit pas dépasser 1mSv.
Auquel cas elle peut demander à changer de poste.
Pour en savoir plus : Consulter la page Législation du travail.
La surveillance dosimétrique est faite par l’IRSN (Institut de radioprotection et de sûreté nucléaire).
Utilisations des produits de contraste :
D’après le CRAT, les données publiées jusqu’à ce jour chez la femme enceinte sont rassurantes et il n’existe pas d’altération de la fonction thyroïdienne fœtale.
Il faut veiller néanmoins à ce que la fonction rénale de la patiente soit normale et qu’elle n’ait pas d’allergie aux produits de contraste iodés.
Radiofréquences
Du fait de l’essor d’objets électriques connectés dans notre quotidien, les ondes et champs électromagnétiques sont naturellement présents autour de nous et sont imperceptibles : Nos appareils électroménager (micro-ondes, …), téléphones portables, le Wifi, ordinateurs, etc.
On sait que certaines de ces ondes interagissent avec la matière et ont une pénétrance avec le corps humain, en fonction de la quantité d’énergie transportée et de la distance de la source émettrice.
L’ANSES publie en 2013 un rapport détaillé des risques de leur utilisation et précise qu’il n’y ressort actuellement pas de preuves de l’effet délétère de l’usage du téléphone portable ou d’un ordinateur utilisant la technique WiFi ou Bluetooth pendant la grossesse.
L’usage d’un téléphone émet une puissance nettement inférieure aux énergies nécessaires pour modifier l’ADN cellulaire.
Ces données pourront être clarifiées dans le futur.
Néanmoins, en attendant, on peut recommander par principe de précaution de :
Pour le téléphone portable :
- Utiliser le moins possible le téléphone portable pour les appels et privilégier les SMS ou une oreillette.
- Ne pas utiliser son téléphone dans des zones de mauvaise réception (cela augmente la puissance des ondes).
- Ne pas téléphoner lors d’un déplacement (l’appareil recherche les stations relais et élève sa puissance).
- Attendre que la communication soit établie avant de porter l’émetteur à l’oreille (c’est lors de la connexion que les puissances diffusées sont les plus importantes).
Pour le WiFi :
- De rester à plus d’un mètre de la box émettrice.
- D’éviter l’exposition permanente (le désactiver la nuit si possible par exemple).
Mis à jour le 18 février 2022.
SOURCES :
IRSN (Institut de Radioprotection et de Sûreté Nucléaire. Grossesse et exposition aux rayonnements ionisants. Fiche d’information. Mars 2011;(F2V3):2.
LE CRAT. Radiations ionisantes – Grossesse. 27 février 2018.
Disponible sur: https://lecrat.fr/spip.php?page=article&id_article=254
Shaw P, Duncan A, Vouyouka A, Ozsvath K. Radiation exposure and pregnancy. J Vasc Surg. 2011 Jan;53(1 Suppl):28S-34S.
Cordoliani Y-S, Aït-Ameur A, Lahutte M, Dion A-M. Risques liés à l’exposition d’une grossesse aux rayonnements ionisants. Journal de Radiologie. 2005;86(5, Part 2):6078.
ANSES. Radiofréquences et santé. Mise à jour de l’expertise Avis de l’Anses Rapport d’expertise collective. Octobre 2013. Pages 186 à 187, 245 à 246 et 266. Disponible sur :
https://www.anses.fr/fr/system/files/AP2011sa0150Ra.pdf
