Douleur
de la symphyse pubienne
Définition
La grossesse modifie la statique pelvienne en entrainant une hyperlaxité ligamentaire et une compression articulaire pelvienne qui met en jeu : la symphyse pubienne, les articulations sacro iliaques, l’articulation sacro-coccygienne, et l’articulation lombo sacrée.
Ces douleurs sont regroupées sous le nom de Syndrome de Lacomme.
Elles surviennent généralement en fin de grossesse quand le fœtus appuie sur la symphyse pubienne, après 24 SA (mais peuvent survenir vers 18SA). Et elles ont une prévalence de 20 % environ.
Ces douleurs ostéo-articulaires de la ceinture pelvienne, surtout ligamentaires, peuvent survenir de manière uni ou bilatérale ou même à bascule :
- Sur la symphyse pubienne avec une douleur projetée en avant du bas ventre.
- Sur les ligaments des organes du pelvis (utérus, vessie).
- Sur le périnée : douleur au niveau de la racine des cuisses.
- Sur les ligaments sacro iliaques : douleur au niveau des fesses.
Physiopathologie
Pendant la grossesse a lieu une imprégnation hormonale (notamment en progestérone et en relaxine) qui aiderait au relâchement ligamentaire et augmenterait ainsi la laxité articulaire.
Cela participe à l’élargissement des deux os pubiens à la marche, avec ascension de l’os coxal, à l’origine de cisaillements au niveau de la symphyse pubienne.
L’étude de Kristiansson et al. a souligné qu’un pic sérique de relaxine maximal en début de grossesse induisait des douleurs de la ceinture pelvienne.
De plus, le déplacement du centre de gravité maternel, transfère la force sur la ceinture pelvienne, entraînant une instabilité pelvienne et des douleurs.
Facteurs de risque
- Antécédents de douleurs lombaires basses ou de traumatismes du pelvis.
- Multiparité.
- Pénibilité au travail (mouvement de torsion et d’inclinaison répétés).
- L’augmentation de l’IMC.
Cependant, l’âge, le poids et la taille, la prise d’une contraception hormonale orale, le tabac et l’intervalle entre deux grossesses ne sont pas des facteurs de risque de développement d’un syndrome douloureux pelvien gravidique.
Symptôme clinique
La douleur est l’élément majeur. Elle est de type mécanique.
Elle se projette entre la crête iliaque postérieure et le pli fessier, en particulier au voisinage de l’articulation sacro-iliaque et peut irradier vers la racine des cuisses, la symphyse pubienne et les hanches. Elle peut mimer aussi des douleurs abdominales basses avec une sensation de pesanteur pelvienne, vésicale et rectale et l’impression que l’accouchement est imminent.
A l’extrême, elle peut entrainer un handicap avec une impotence fonctionnelle : impossibilité de se tenir debout, de s’asseoir, marche difficile avec démarche « en canard ». Ces douleurs peuvent aller jusqu’à l’alitement de la patiente.
Diagnostic
Le diagnostic est le plus souvent clinique.
Si un doute persiste, on réalisera une IRM afin d’éliminer une spondylarthrite ankylosante ou une lésion tumorale et un bilan biologique sanguin pour éliminer un diagnostic différentiel.
Diagnostic différentiel
A retenir que le syndrome de Lacomme n’est pas :
- Une douleur en l’absence de stimuli mécaniques.
- N’occasionne pas de perte de poids inexpliquée.
- N’a pas de symptômes neurologiques associés : paresthésie de la selle, douleur radiculaire aiguë avec engourdissement, faiblesse ou paralysie associés.
- N’entraîne pas d’incontinence ou de dysfonctionnement vésical et fécal.
- Ne provoque pas de saignement vaginal ou de perte de liquide.
- Ne doit pas créer d’hyperthermie.
Du fait de la projection pelvienne de la douleur, elle peut mimer différents tableaux cliniques :
Pathologies rhumatismales ou musculo-squelettiques :
- Disjonction symphysaire : ne se voit qu’après l’accouchement.
- Arthrite pubienne qui survient vers le 4e jour.
- Rupture de la symphyse pubienne.
- Sciatique.
- Prolapsus du disque lombaire.
- Arthrose.
- Ostéoporose transitoire de la grossesse.
- Sténose du canal lombaire.
- Spondylarthrite ankylosante.
- Syndrome équin de la queue.
- Tumeur osseuse / malignité.
- Spondylolisthésis.
- Ostéonécrose.
- Ostéomyélite.
Pathologies digestives ou infections des voies urinaires : Appendicite, colique hépatique, cystite, etc.
Complications obstétricales : GEU, travail prématuré, fausse couche spontanée, torsion annexielle, chorioamniotite, etc.
Pathologie vasculaire : Thrombose de la veine fémorale.
Examen clinique
La douleur est reproductible par des tests cliniques spécifiques :
Testing de l’articulation sacro-iliaque
Test de provocation de la douleur pelvienne postérieure (P4)
La patiente est en décubitus dorsal, la hanche fléchie à 90° du côté examiné. L’examinateur exerce une légère pression sur le genou fléchi le long de l’axe longitudinal du fémur pendant que l’autre main maintient la partie du bassin controlatérale.
Le test est positif si la patiente ressent la douleur habituelle, profonde et bien localisée dans la région fessière du côté testé.
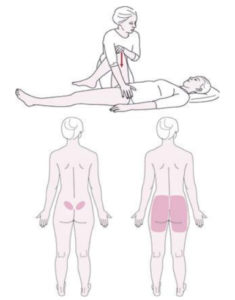
Iconographie tirée de : Barré E. Le syndrome de Lacomme: quelle prise en charge? Mémoire de sage femme. 11 oct 2013;93.

Iconographie issue de l’article : Pelvic girdle pain in pregnancy de Walters C, West S, A Nippita T. 2018.
Le Patrick’s Faber test
La patiente est allongée sur un plan dur, son talon posé sur le genou controlatéral, sa hanche étant ainsi en flexion abduction et rotation externe. L’examinateur appuie doucement sur le plan supérieur de l’articulation rotulienne testée. Si une douleur est ressentie dans les articulations sacro-iliaques ou la symphyse pubienne, le test est positif.
Iconographie issue de l’article : Pelvic girdle pain in pregnancy de Walters C, West S, A Nippita T. 2018.
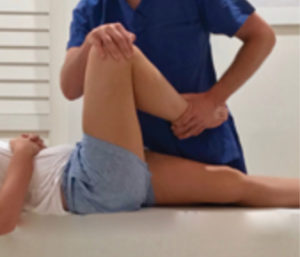
Testing de la symphyse pubienne
Palpation de la symphyse pubienne
L’examinateur palpe la symphyse. Le test est positif si la douleur persiste plus de 5 secondes après le retrait des mains de l’examinateur.
Iconographie issue de l’article : Pelvic girdle pain in pregnancy de Walters C, West S, A Nippita T. 2018.
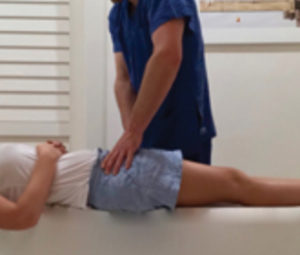
Test de Trendelenburg modifié
La patiente se tient debout sur une jambe, fléchit la hanche et le genou à 90°. Si une douleur apparaît au niveau de la symphyse, le test se révèle positif.

Iconographie issue de l’article : Pelvic girdle pain in pregnancy de Walters C, West S, A Nippita T. 2018.
Test de fonctionnalité pelvienne
Le test du soulèvement actif de la jambe tendue
La patiente est allongée, les jambes tendues et les pieds écartés de 20 cm.
L’une après l’autre, elle soulève une jambe 20 cm au-dessus du lit sans plier le genou.
On évalue la difficulté à effectuer cet exercice : score de 0 = pas de difficulté à 5 = impossibilité de le faire. Le score des 2 jambes est additionné.
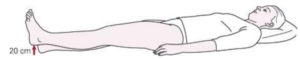
Iconographie tirée de : Barré E. Le syndrome de Lacomme: quelle prise en charge? Mémoire de sage femme. 11 oct 2013;93.

Iconographie issue de l’article : Pelvic girdle pain in pregnancy de Walters C, West S, A Nippita T. 2018.
Il peut mettre en évidence une triade de zones douloureuses caractéristiques du syndrome :
- Une douleur vive unie ou bilatérale, déclenchée par appuie au niveau rétro pubo-latéro-symphysaire.
- Une douleur en avant de l’épine sciatique, provoquée par pression sur la partie postérieure de l’os iliaque.
- Une douleur antérieure, par crochetage du releveur de l’anus lorsqu’il est contracté.
Et il permettra d’exclure le risque d’accouchement prématuré
Les traitements
Traitement non médicamenteux :
La douleur est calmée par le repos.
Conseils posturaux et activité physique à préconiser à la patiente :
- De réduire les activités de mise en charge non essentielles (Exemple : Monter les marches d’escaliers, station debout prolongée).
- D’éviter les postures où elle se met en charge sur une seule jambe (par exemple en s’asseyant pour s’habiller) ou les mouvements impliquant une abduction de la hanche (exemple : s’accroupir, monter ou descendre d’une voiture).
- Ne pas cambrer le dos au risque de mettre en tension la symphyse pubienne.
- Les postures d’assouplissement sont largement conseillées :
La posture en tailleur ou en papillon vient soulager la symphyse.

Iconographie tirée de : Barré E. Le syndrome de Lacomme: quelle prise en charge? Mémoire de sage femme. 11 oct 2013;93.
La posture en antisciatique vient soulager les sacro-iliaques.

Iconographie tirée de : Barré E. Le syndrome de Lacomme: quelle prise en charge? Mémoire de sage femme. 11 oct 2013;93.
- On préconisera de conserver une activité physique douce et modérée (exemple : la natation, marche, yoga).
- Le repos doit si possible s’effectuer en position de décubitus latéral gauche. L’ajout d’un coussin entre les jambes pour le repos (exemple : un coussin d’allaitement) permet d’éviter l’hyperlordose et soulage également la ceinture pelvienne.
- Éviter le port de talons hauts > 3 cm et le port de charges lourdes.
L’application de chaleur locale sur les zones douloureuses s’avère être efficace pour la décontraction musculaire.
La ceinture lombaire a pour but de limiter les mouvements articulaires douloureux. N’importe quel type de ceinture et quel type de position de ceinture (haute ou basse) peut être proposé à la patiente du moment qu’il lui convient. La ceinture doit être portée de façon continue et prolongée dès apparition des douleurs. Quelques références :

Séances de kinésithérapie : différentes techniques de massages et de postures peuvent soulager les douleurs pelviennes.
L’ostéopathie : peut être très efficace pour libérer les tensions ligamentaires et musculaires et ainsi soulager la patiente.
L’acupuncture : elle est très décrite comme thérapie du syndrome de Lacomme.
Traitement médicamenteux :
Le paracétamol est recommandé en 1ère intention, mais peu efficace en réalité.
L’aspirine ou les AINS peuvent être indiqués en cas d’extrême douleur et uniquement en cures courtes de 5 jours jusqu’à 24 SA, mais ils sont à éviter autant que possible. Ils sont contre-indiqués au-delà de 24 SA car risque de fermeture précoce du canal artériel.
En cas de douleur réfractaire, les traitements opiacés par pallier 2 doivent être utilisés avec prudence et limités car il existe un risque de dépendance et de sevrage néonatal.
Le magnésium est largement prescrit, à la dose de 300 mg/jour pendant 2 semaines. Cependant, son efficacité réelle n’est pas démontrée.
L’association du Magnésium avec la vitamine B6 (Magné B6®) pourrait avoir un effet myorelaxant. De plus, le magnésium a un effet décontractant en cas d’anxiété.
Si la supplémentation se révèle efficace sous 15 jours, le traitement pourra être prolongé jusqu’à 2 mois.
Evolution
Le problème des douleurs de la ceinture pelvienne est qu’elles peuvent entraîner un handicap physique et un impact psychosocial important (congé prolongé pendant la grossesse, qualité de vie réduite pour la femme enceinte, et une prédisposition au syndrome de douleur chronique.
Cette douleur se résorbe en théorie dans les 3 mois qui suivent l’accouchement, par relâchement de la symphyse, et guérit spontanément.
Attention : il est fréquent que cette douleur récidive lors des grossesses suivantes (68%).
A noter que ce syndrome n’engendre aucune complication obstétricale ou médicale et n’a pas de retentissement viscéral.
Mis à jour le 10 mars 2022.
SOURCES :
Barré E. Le syndrome de Lacomme: quelle prise en charge? Mémoire de sage-femme. 11 oct 2013;93.
Liddle SD, Pennick V. Interventions for preventing and treating low-back and pelvic pain during pregnancy. Cochrane Database Syst Rev. 30 sept 2015;(9):CD001139.
Kristiansson P, Svardsudd K, von Schoultz B. Reproductive hormones and aminoterminal propeptide of type III procollagen in serum as early markers of pelvic pain during pregnancy. Am J Obstet Gynecol 1999 ; 180 : 128–34.
Gutke A, Betten C, Degerskär K, Pousette S, Olsén MF. Treatments for pregnancy-related lumbopelvic pain: a systematic review of physiotherapy modalities. Acta Obstet Gynecol Scand. nov 2015;94(11):115667.
Walters C, West S, A Nippita T. Pelvic girdle pain in pregnancy. Aust J Gen Pract. 2018;47(7):43943.
