Mélasma
Le mélasma, chloasma ou masque de grossesse correspond à l’éruption de taches pigmentaires brunes symétriques sur le visage, sur les zones les plus photoexposées (nez, joues et front).
Il peut toucher jusqu’à 50% des femmes enceintes, mais surtout celles de phototype 3-4 (qui ont le teint mat et les cheveux bruns), typiquement les populations asiatiques, hispaniques ou nord-africaines.
Il est toujours déclenché par une exposition solaire, même modérée (à travers une vitre par exemple).
Le mélasma peut donc survenir à n’importe quel trimestre.
Il persiste souvent un à deux ans après l’accouchement, voire se pérenise chez certaines femmes.
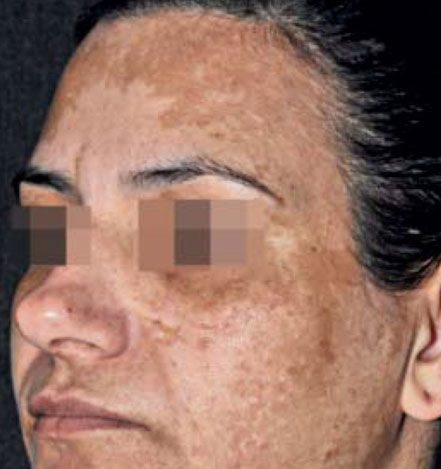
Issu de l’article : Handel AC, Miot LD, Miot HA. Melasma: a clinical and epidemiological review.
Traitement
Il est surtout préventif avec une protection solaire stricte :
- Se protéger le visage par un indice solaire UVA-UVB 50 est primordial.
- Dans les régions fortement ensoleillées, on préconisera l’utilisation d’un chapeau à larges bords et des lunettes de soleil.
Curatif : Le mélasma est souvent considéré comme réfractaire à tout traitement curatif s’il est persistant. Si le mélasma est trop pigmenté ou complexant pour la patiente, on peut alors l’adresser à un dermatologue qui peut lui proposer un panel de différents traitements.
- La trithérapie topique associant : Hydroquinone 2 à 4% ou Acide azélaïque à 15%, avec de la Trétinoïne 0,05 à 1%, et Un corticostéroïde topique de classe V à VII.
- Des formules dépigmentantes (à base de vitamine C 10 %, d’acide kojique 1 à 4 %, d’acide phytique 2 %, d’arbutine, d’isoflavones, de niacinamide 5 %). Les peelings chimiques à l’acide glycolique ou à l’acide trichloracétique ne fonctionnent pas.
- Le microneedling.
- Le laser.
- La radiofréquence.
L’acide tranexamique par voie orale à faible dose (250mg) ou par voie topique (dosé à 3%) a montré une atténuation nette du mélasma dans de nombreuses études de dermatologie récentes. Il n’a pas encore l’AMM pour le moment en France pour cette indication.
Mis à jour le 14 février 2022.
SOURCES :
Oluwatobi A Ogbechie-Godec, Nada Elbuluk. Melasma : an Up-to-Date Comprehensive Review. Article Epub. 2017 Sep;7(3):305-318
Shinjita Das. Hyperpigmentation – Troubles dermatologiques [Internet]. Édition professionnelle du Manuel MSD. Octobre 2019. Disponible sur: https://www.msdmanuals.com/fr/professional/troubles-dermatologiques/troubles-de-la-pigmentation/hyperpigmentation
Del Rosario E, Florez-Pollack S, Zapata L Jr, et al: Randomized, placebo-controlled, double-blind study of oral tranexamic acid in the treatment of moderate-to-severe melasma. J Am Acad Dermatol 78(2):363–369, 2018. doi: 10.1016/j.jaad.2017.09.053.
Rajanala, S., Maymone, M. B, & Vashi, N. A. (2019). Melasma pathogenesis: a review of the latest research, pathological findings, and investigational therapies. Dermatology Online Journal, 25(10). Retrieved from https://escholarship.org/uc/item/47b7r28c
Handel AC, Miot LD, Miot HA. Melasma: a clinical and epidemiological review. An Bras Dermatol. 2014 Sep-Oct;89(5):771-82. doi: 10.1590/abd1806-4841.20143063. PMID: 25184917; PMCID: PMC4155956.
